Les médicaments de choix pour lutter contre la douleur sont les antalgiques
Il existe différentes douleurs en fin de vie auxquelles les médecins répondent par des médicaments adaptés. Cette réponse nécessite un diagnostic du mécanisme de la douleur par un examen clinique du patient. Il est possible que plusieurs mécanismes douloureux soient en jeu chez un même malade, rendant complexe la prise en charge palliative de certains patients.
Les médicaments pour lutter contre la douleur sont appelés des antalgiques. Selon la classification de l’Organisation mondiale de la santé, il existe 3 paliers d’antalgiques :
- les antalgiques de palier 1 sont des antalgiques périphériques, non opioïdes, prescrits en cas de douleur de faible intensité. Ils incluent le paracétamol, l’aspirine et les anti-inflammatoires non stéroïdiens.
- les antalgiques de palier 2 sont des médicaments de type opioïdes faibles : ils conviennent en cas de douleur d’intensité modérée. Il s’agit par exemple du dextropropoxyphène associé à du paracétamol, à de la codéïne, au buprénorphine sublinguale ou au tramadol.
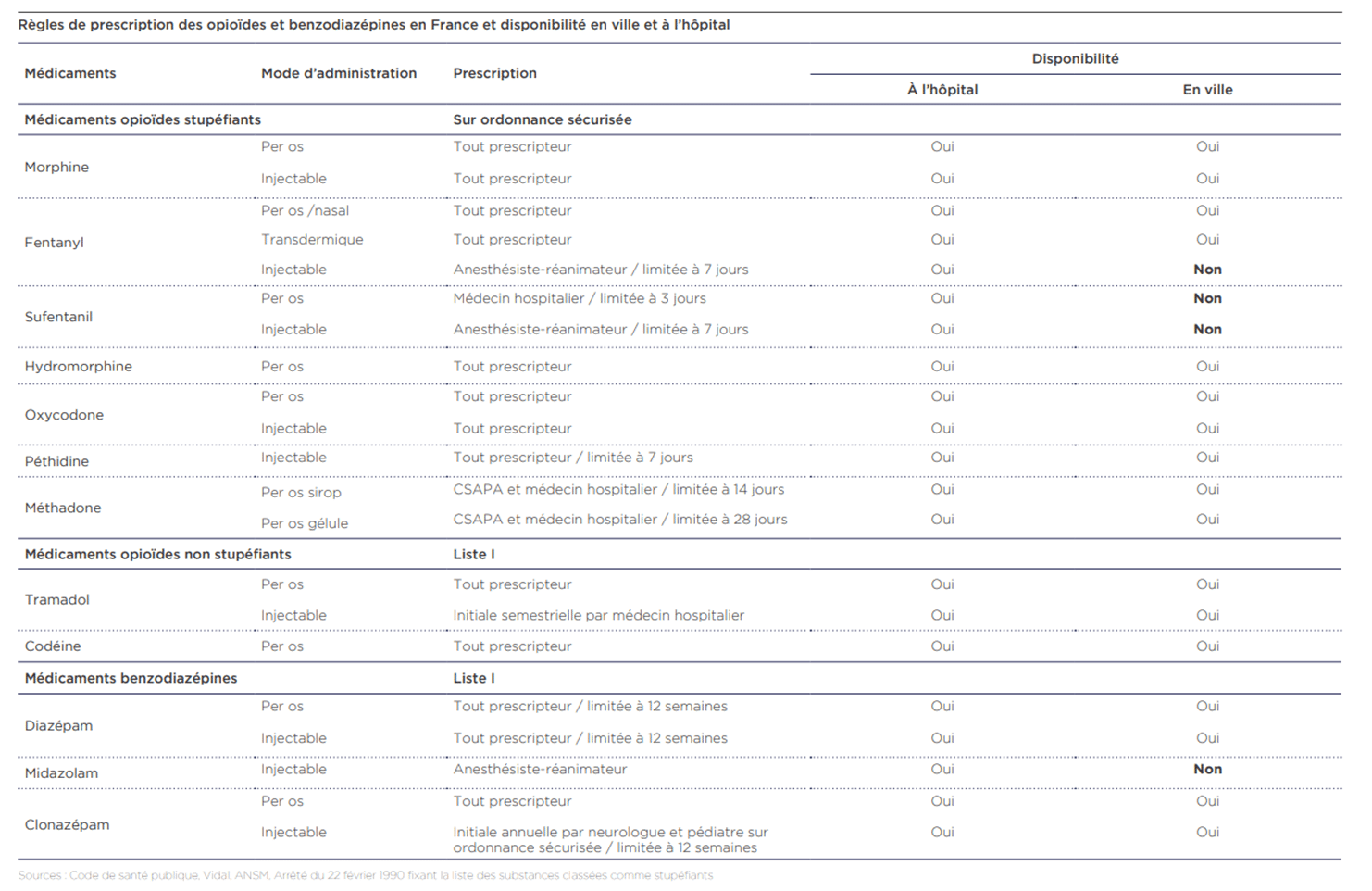
- les antalgiques de palier 3 sont utilisés en cas de douleur de très forte intensité. Ce sont les opioïdes majeurs : morphine, fentanyl, hydromorphone et oxycodone.
-
Le médecin utilise des échelles d’évaluation de la douleur pour estimer son intensité et son retentissement sur le patient.
-
En cas de douleur dont l’intensité est difficilement gérable, le médecin peut proposer différentes sédations, allant d’une sédation légère à la sédation profonde et continue jusqu’au décès. Les médicaments utilisés en fin de vie sont, entre autres, des benzodiazépines comme le diazépam ou le midazolam et/ou des anesthésiques injectables comme le propofol.
-
En cas de douleur insupportable, le patient peut demander une sédation profonde et continue jusqu’au décès, comme le prévoit la loi du 2 février 2016.
Quels sont les médicaments qui existent pour soulager les autres symptômes les plus fréquents en fin de vie ?
L’un des symptômes fréquent en fin de vie est l’essoufflement, ou dyspnée. Elle a plusieurs causes. Selon son origine, on pourra la soulager avec des benzodiazépines ou de la morphine. S’il y a une obstruction bronchique, on pourra prescrire de la corticothérapie et s’il y a beaucoup d’encombrement bronchique de la scopolamine.
Les nausées et les vomissements surviennent aussi fréquemment en fin de vie. Ils peuvent être soulagés par des antiémétiques, des corticoïdes ou des anxiolytiques comme le lorazépam ou l’alprazolam. Si le patient présente des lésions buccales, on le traitera avec des soins de bouche répétés à la bétadine, par exemple. Des laxatifs ou des traitements opioïdes aident en cas de constipation. Si le patient présente des signes d’occlusion intestinale, le médecin peut prescrire des antiémétiques comme l’halopéridol, des antisécrétoires comme la scopolamine, des antalgiques ou des corticoïdes.
Quant à l’anxiété et à la dépression, elles peuvent apparaître à l’annonce du diagnostic, d’une récidive ou à l’approche de la mort. Ces symptômes sont soulagés par un suivi psychologique et un traitement antidépresseur (fluoxétine, par exemple) et/ou anxiolytique (bromazépam, alprazolam, par exemple).
Que faire en cas de souffrances réfractaires ?
Devant une situation vécue comme insupportable par le patient, alors que tous les moyens disponibles et adaptés à cette situation ont pu lui être proposés et/ou mis en œuvre sans permettre d’obtenir le soulagement escompté, une sédation peut être proposée. Elle vise une diminution de la vigilance pouvant aller jusqu’à la perte de conscience par des moyens médicamenteux. Le midazolam est la molécule sédative de choix avec un mode d’administration injectable par voie intraveineuse (à privilégier) ou sous-cutanée. Il n’est pas disponible en ville mais peut faire l’objet d’une rétrocession hospitalière.
Comme pour toute thérapeutique, les pratiques sédatives palliatives nécessitent d’obtenir le consentement éclairé du patient s’il est en capacité de l’exprimer.
Une sédation peut également être utilisée en cas d’urgence palliative : détresse asphyxique, hémorragique ou agitation terminale.
La sédation profonde et continue jusqu’au décès introduite par la loi Clayes et Leonetti est une pratique sédative particulière car d’emblée irréversible et qui contrairement aux pratiques palliatives symptomatiques proportionnées nécessite le recours à une procédure collégiale.
Des thérapies complémentaires pour soulager la douleur en douceur ou aider au confort quotidien
Hypnose, acupuncture, toucher-massage, auriculothérapie, etc. En France, de plus en plus de personnes malades ont recours à ces thérapies complémentaires. Certaines peuvent être pratiquées par des professionnels médicaux ou paramédicaux, formés à ces techniques dans le cadre de formations universitaires diplômantes ou dans le cadre de la formation continue. En fin de vie, les médecines alternatives peuvent être utilisées pour prendre en charge de symptômes d’inconfort ou des douleurs afin de mieux soulager les personnes malades et pour améliorer leur qualité de vie.
-
Les thérapies complémentaires ne remplacent pas les traitements prescrits par le médecin.
-
Comme certaines médecines complémentaires peuvent avoir des effets secondaires ou interagir avec les traitements prescrits, parler avec son médecin permet d’orienter vers la pratique la plus adaptée.